Votre compte a été créé avec succès !
Merci !
0
0 €
0 €
0
0 €
0 €
Total
€
Merci !
Votre compte a été créé avec succès !
Article paru dans CLINIC – avril 2025.
Renaud Noharet – MCU-PH, Faculté d’odontologie de Lyon. Exercice libéral, Lyon.
L’auteur déclare des liens d’intérêt avec Nobel Biocare, Dexis en tant qu’expert digital en implantologie.
Le traitement de l’édenté complet par implants associé à une mise en fonction immédiate est une technique décrite depuis des décennies [1]. De nombreux auteurs ont cherché à simplifier le protocole avec pour souhait de diminuer le temps opératoire :
– diminuer en premier lieu le temps chirurgical avec notamment des outils de chirurgie guidée statique et dynamique [2, 3] ;
– diminuer également le temps prothétique de confection de la prothèse provisoire avec certaines évolutions récentes [4-6].
Ce dernier point d’amélioration correspond aujourd’hui à un réel besoin tant du point de vue du laboratoire que du point de vue du patient. Le premier protagoniste souhaite simplifier la production du dispositif, mais aussi réduire le stress de la procédure (fiabiliser et rendre prédictible la prothèse provisoire livrée au praticien). Le patient, quant à lui, souhaite une diminution du temps sans dents et/ou d’attente au cabinet. La solution de solidariser un bridge préfabriqué dans la cavité buccale du patient en fin de chirurgie est une option [5, 6]. La réalisation de cette étape reste un peu fastidieuse pour le patient comme pour praticien. Elle est en effet délicate et, faite en fin de chirurgie, elle peut conduire à des imprécisions et/ou des difficultés supplémentaires. L’objectif de cet article est de décrire un nouveau protocole dans le cadre de l’utilisation de la navigation implantaire X-Guide. La description de ce protocole se fera au travers du traitement d’un patient futur édenté complet nécessitant une réhabilitation implantaire fixée par implants avec un protocole de mise en fonction immédiate.
Un patient est adressé au cabinet afin de solutionner ses doléances concernant la réhabilitation mandibulaire présente. Le patient présente un appareil amovible métallique avec crochets de rétention sur les 3 dents résiduelles (43-33-34) qui sont dans une situation parodontale avancée. La dent 43 présente une lésion osseuse majeure avec une mobilité terminale rendant très inconfortable le port de cet appareil amovible. La prothèse amovible complète maxillaire donne satisfaction au patient (figures 1a à d).
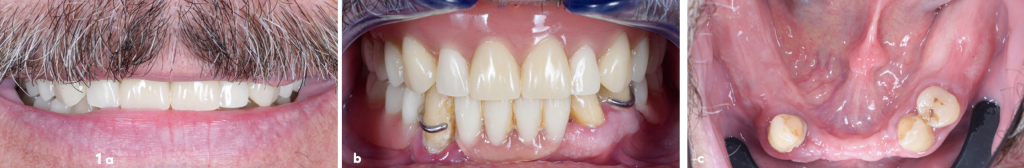
Figure 1. Situation initiale : (a) Sourire,
(b) vue intra buccale,
(c) vue occlusale de la mandibule,
(d) Orthopantomogramme.
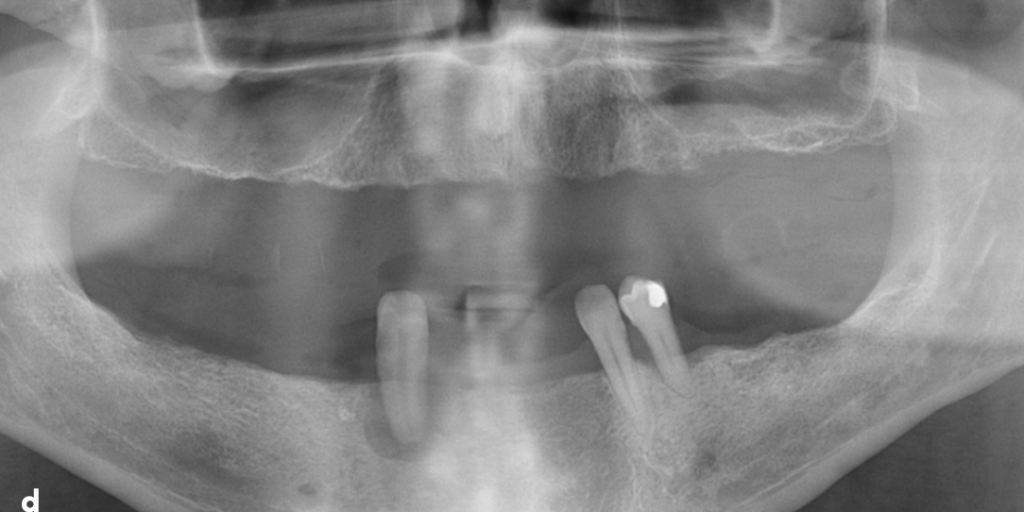
L’ensemble des informations nécessaires au traitement mandibulaire est capturé par le principe du clone digital [7]. Cela permet l’obtention de fichiers DiCom (par le Cone-Beam Computerized Tomography – LX Dexis®), stl (par la caméra optique – Dexis® IS 3800) et jpeg (par un boitier Nikon® Z7 et objectif macro 100 mm) (figure 2) qui permettent d’évaluer la situation clinique, de réaliser un diagnostic et un projet de traitement en collaboration avec le technicien de laboratoire. Il est décidé, via les éléments cliniques, qu’aucune modification de la position mandibulaire n’est nécessaire : le prothésiste réalise alors un montage virtuel en fonction de la crête alvéolaire et des dents antagonistes (prothèse amovible complète maxillaire) (figure 3).
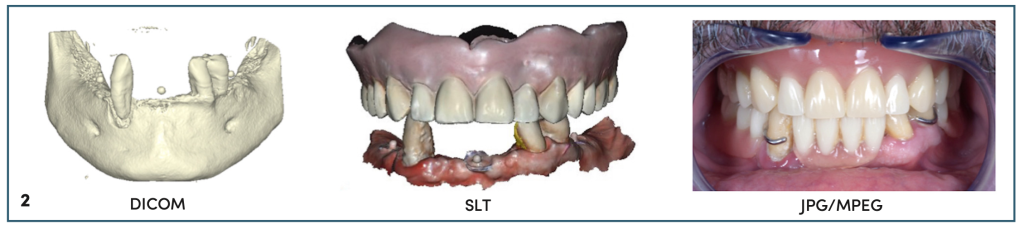
Figure 2 : Clone digital avec les 3 fichiers le composant : volume osseux (issu du CBCT), fichier STL (issu de la caméra optique) et photographie.
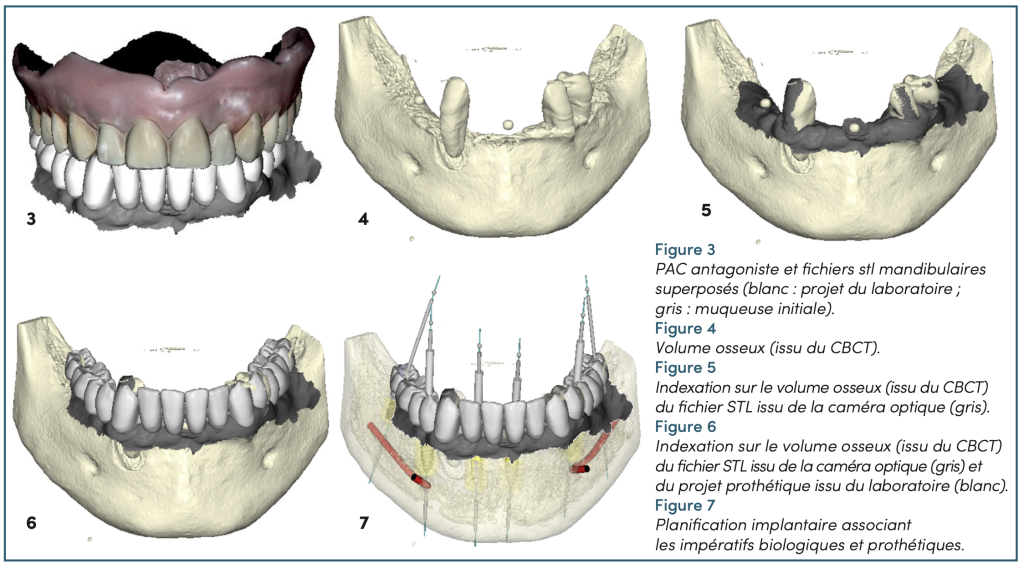
Ces différents fichiers stl sont mis en corrélation avec les données Dicom dans le logiciel implantaire (DTX Studio™️ Implant – Nobel Biocare) (figures 4 à 6). Cela est possible grâce à deux subtilités de protocole :
– des billes radio-opaques (Suremark®) collées sur la gencive du patient sont utilisées au moment de l’acquisition de l’empreinte optique, mais aussi de la radiologie tridimensionnelle. Cela permet de réaliser facilement une combinaison des fichiers stl et Dicom grâce à ces éléments communs et visibles sur chaque type d’imagerie et pallie ainsi le manque de points de référence identiques dans cette situation initiale ;
– l’apport de l’intelligence assistée du logiciel DTX Studio™️ implant qui permet de positionner le modèle stl du projet fourni par le prothésiste dans le même référentiel que le modèle initial stl, et ce, malgré le manque de point de référence encore une fois.
Lorsque ces fichiers sont compilés, les nerfs tracés, le positionnement de six implants est planifié pour obtenir une réhabilitation finale transvissée de 14 dents (figure 7). Seuls les quatre implants antérieurs seront mis en fonction immédiatement.
Une fois le diagnostic et la planification implantaire réalisés, la mise en pratique peut être réalisée par des outils, numériques également. Ici, la chirurgie guidée, dite dynamique, est utilisée (X-Guide® Nobel Biocare). Elle consiste en l’utilisation d’un système de triangulation de type GPS (la technologie n’est pas exactement la même mais la similarité est utilisée comme outil pédagogique). Il n’existe pas de guide réel. Le patient et le contre-angle implantaire sont repérés par deux caméras télémétriques par l’intermédiaire de points appelés « trackers » fixés. Le tracker du contre-angle est vissé sur l’une de ses bagues. Le tracker du patient est fixé, dans le système présenté, par l’intermédiaire d’un X-clip (bloc de résine à forme de parallélépipède rectangle comportant 3 billes métalliques) ou par vissage osseux directement. Après paramétrage des différents trackers, le suivi de la progression des forets, mais également de l’implant, se fait sur l’écran de l’ordinateur par l’intermédiaire de cibles. La main n’est pas guidée de façon stricte mais intuitive. Ce guidage virtuel aide à la reproduction des positions implantaires planifiées.
La chirurgie guidée dynamique possède des avantages indéniables dans ce type de traitement. Elle est préférée à la chirurgie à main levée grâce à sa précision dans le positionnement implantaire, sa rapidité d’exécution et, finalement, sa prédictibilité de résultat. Elle est également préférée à la chirurgie guidée osseuse pour son invasivité limitée au guide à appui muqueux pour sa précision non dépendante de tissus dépressibles. Enfin, cette technique permet de positionner le bridge provisoire de façon précise (en fonction de tissus durs).
Avant de commencer la chirurgie proprement dite, un paramétrage du système de navigation (X-Guide®) par le protocole X mark est nécessaire. L’étape de calibration sera nécessaire pour repérer le tracker par rapport au volume osseux. En effet, il s’agit de cliquer sur des points remarquables (dentaires ou osseux) à l’écran et de venir les toucher cliniquement avec une sonde (équipée d’un tracker également). Dès lors, la machine est capable de repérer, par rapport au tracker fixé sur l’os, des points remarquables permettant donc la triangulation et la navigation. Dans le cas de notre patient, deux dents de référence (33 et 34) et un point osseux secteur 4 ont été utilisés (figure 8).
La chirurgie peut alors se dérouler. Il s’agit de suivre la cible du système de navigation pour mettre en place les 6 implants planifiés en amont (quatre implants N1™️ RP 11 mm et deux implants Branemark™️ RP 7 mm – Nobel Biocare). Une fois, les implants positionnés, les piliers pour prothèse plurales transvissés (MUA Xeal™️ 3,5 mm) sont mis en place. La partie prothétique peut alors commencer (figure 9). Dans le cas présenté, le temps opératoire pour cette première phase est inférieur à une heure.
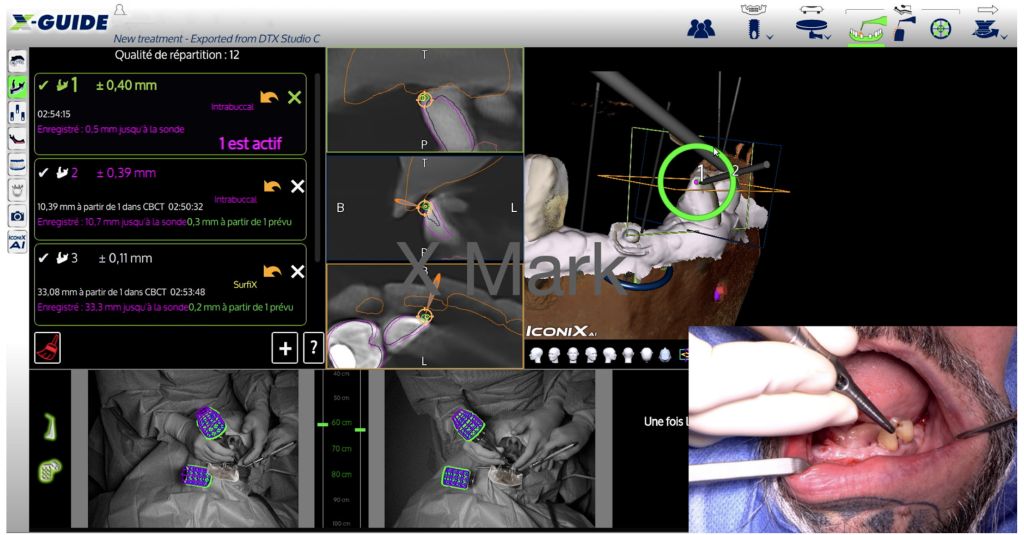
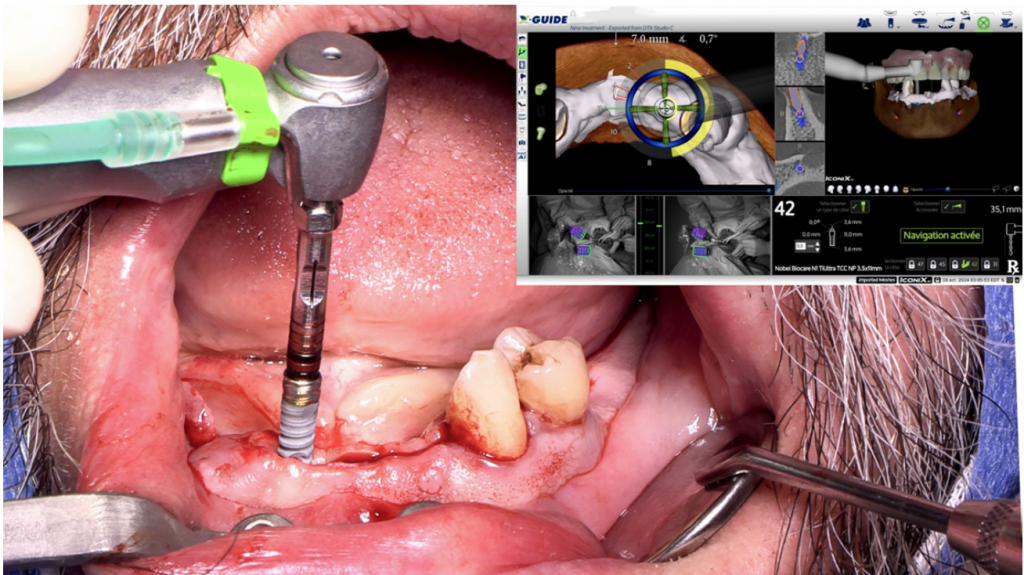
Figure 8 : Illustration du protocole X-MarkTM (calibration du dispositif X-Guide®).
Figure 9 : Illustration de la chirurgie implantaire réalisée à l’aide du X-Guide®.
Après avoir positionné les piliers prothétiques, des transferts d’empreintes numériques spécifiques seront mis en place. Ils seront capturés visuellement par les mêmes caméras que celles de l’outil de navigation implantaire (figures 10 et 11). Une fois cette capture validée, la chirurgie peut être finalisée avec le comblement des alvéoles dentaires et les sutures (figure 12). Cette étape aura duré environ quinze minutes pour le patient.
A propos de cet enregistrement numérique, le principe de réflexion lumineuse est utilisé : les caméras positionnent les marqueurs visuels (trois points rouges par transfert numérique (figure 11) pour enregistrer la position des transferts dans l’espace et entre eux. Il s’agit du principe de photogrammétrie (décrit initialement par Aimé Laussedat en 1851). La photogrammétrie est déjà utilisée en dentisterie, notamment en implantologie (cf Icam™️ d’Imetric® par exemple). Néanmoins, le dispositif en fin de chirurgie (FastMap™️) est spécifique dans le cas présent. En effet, les caméras enregistrent certes la position des transferts numériques entre eux, mais aussi dans l’espace en correspondance avec le tracker initial utilisé en chirurgie.
Cela a pour conséquence de replacer l’image des transferts numériques dans le fichier initial stl, simplifiant les manipulations au laboratoire de prothèse. En effet, il s’agira dès lors d’appliquer le projet préalablement réalisé sur le fichier reçu et de finaliser le design du bridge au niveau des quatre piliers implantaires (environ 30 minutes pour un technicien aguerri) (figures 13 et 14).
Une fois le bridge finalisé en termes de design, il est alors imprimé au sein du cabinet (imprimante Sprintray pro2®, résine Onyx Though2® Bleach) et maquillé afin d’obtenir la teinte choisie et confirmée avec le patient (figures 15 et 16) (environ 40 minutes d’impression et 15 minutes de post-traitement et maquillage). Le bridge peut alors être vissé sur les piliers du patient (figures 17 et 18).
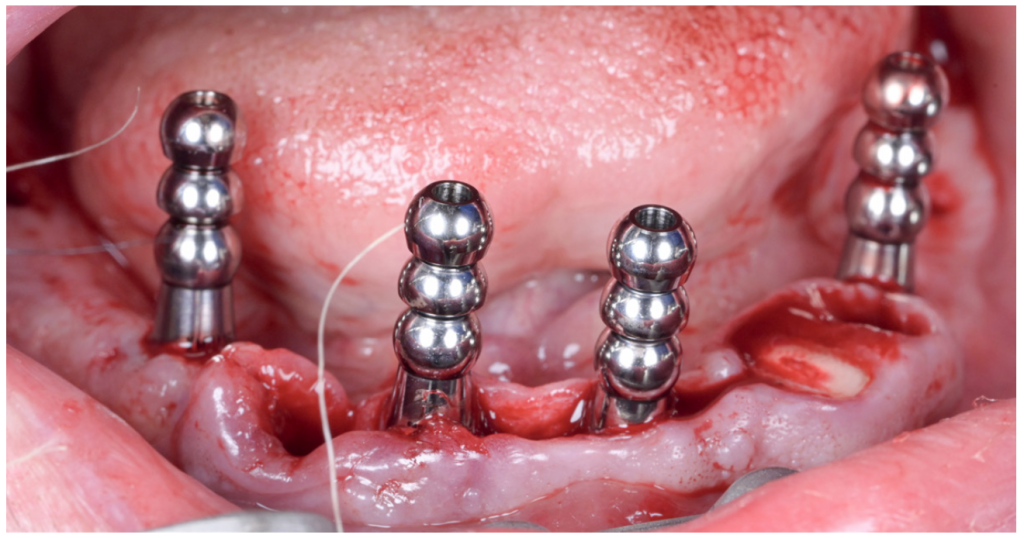
Figure 10 : Scanbodies spécifiques à la photogrammétrie du X-Guide® (FastMapTM) vissés sur les piliers MUA.
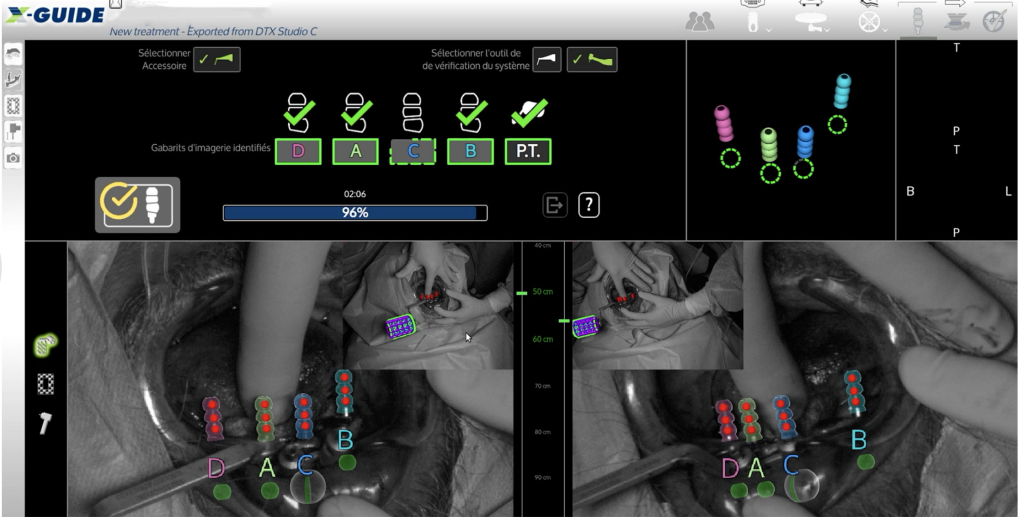
Figure 11 : Illustration de l’acquisition de la photogrammétrie à l’aide du X-Guide®
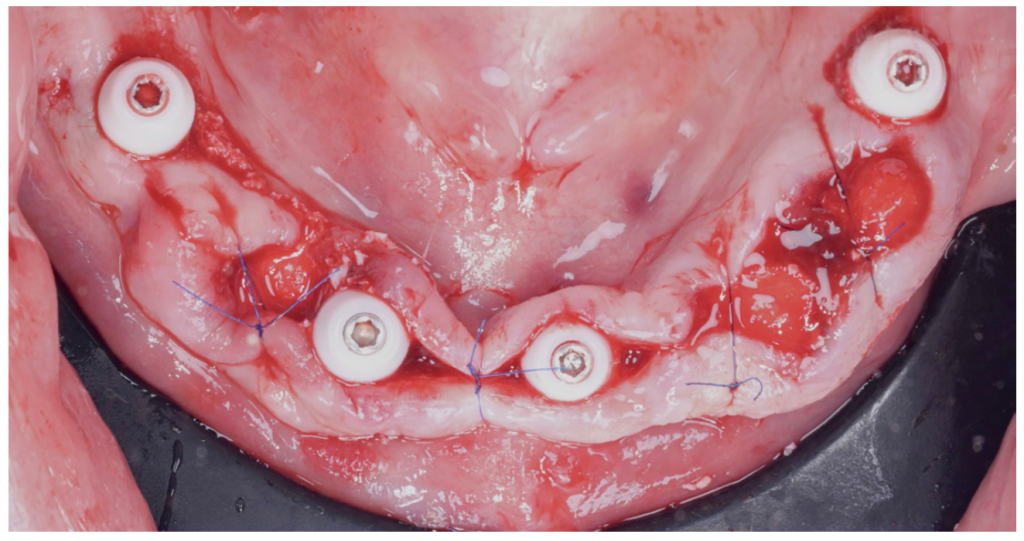
Figure 12 : Vue occlusale finale de la chirurgie.
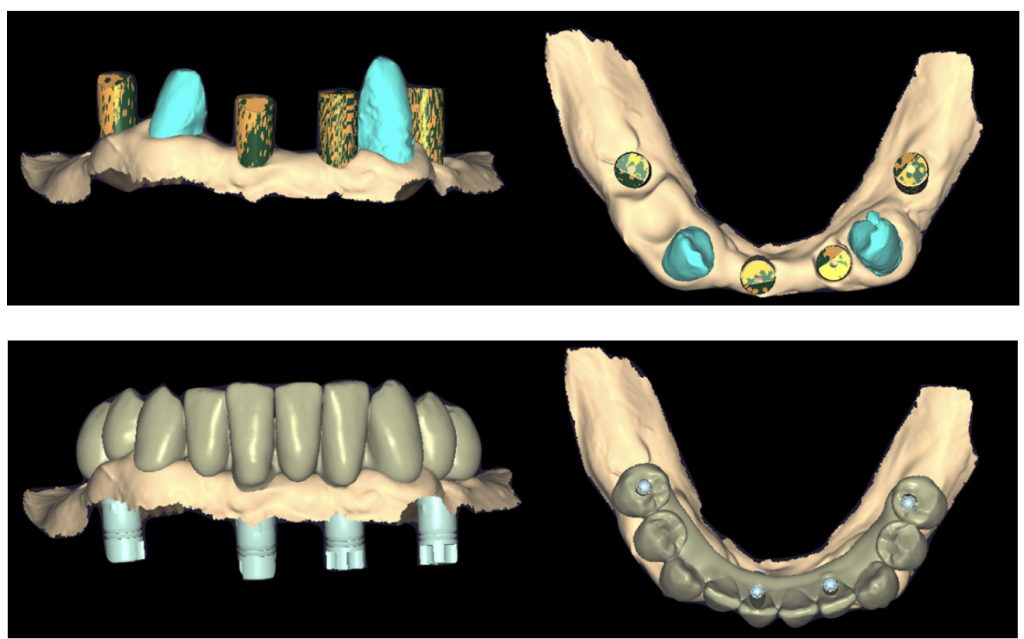
Figure 13 : Fichier transmis au laboratoire : les scanbodies sont déjà attachés au fichier STL initial.
Figure 14 : Projet prothétique associé à la position implantaire post-chirurgicale (issu du FastMapTM).

Figures 15 : Impression du bridge provisoire (imprimante SprintRay Pro 2).
Figure 16 : Maquillage du bridge provisoire après post-traitement.
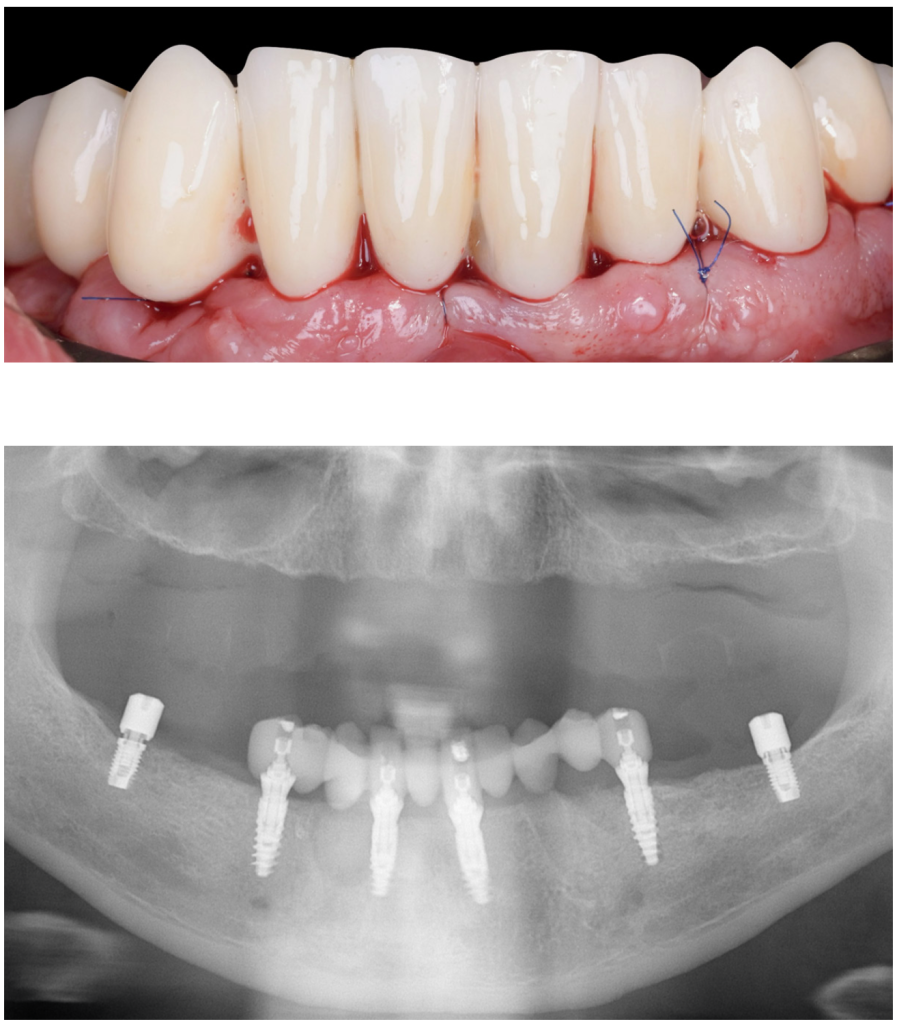
Figure 17 : Vissage du bridge provisoire : vue intra-buccale
Figure 18 : Orthopantomogramme final.
Ce protocole chirurgico-prothétique de navigation permet à la fois la mise en place des implants et l’empreinte tridimensionnelle des implants positionnés. Cette combinaison d’applications permet de réaliser rapidement la chirurgie implantaire et l’enregistrement des données. Le dessin et l’impression du bridge (et son post-traitement) sont également rapides. Le bridge du patient peut donc être mis en place dans un temps minime et de façon confortable puisque l’effet de l’anesthésie est encore présent. Cet apport technologique de photogrammétrie, combinée à la navigation implantaire, permet un gain de temps considérable et une fluidité du traitement des données correspondant à l’objectif initial : fiabiliser cette procédure et minimiser le temps opératoire au sens large.
Retour
N’hésitez pas
à nous contacter !